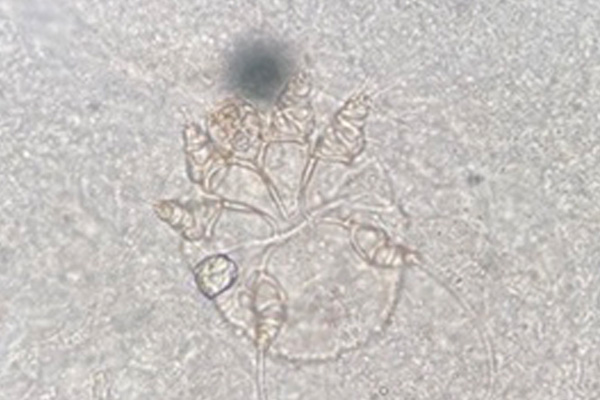
疥癬(かいせん)という言葉を聞いた事ありますか?
冬はアンコウ鍋が美味しい季節といっても、新鮮な海の幸の「海鮮」の事ではありません。
今回のテーマは、大変やっかいな皮膚の病気「疥癬(かいせん)」です。
疥癬とは 〜寄生虫による皮膚病です〜
「疥癬」とは、魚介類の事ではなくダニが関係する皮膚病の事で、日本皮膚科学会の疥癬診療ガイドラインでは、「ヒト皮膚角質層に寄生するヒゼンダニの感染により発症し、ヒゼンダニの虫体、糞、脱皮殻などに対するアレルギー反応による皮膚病変と瘙痒(そうよう)を主症状とする感染症である」と定義されています。
ほとんどの人にはなじみがない病気かもしれません。ですが、老人施設や介護施設においては、集団感染が発生しないように、また、発生したときに直ちに対応できるように気を遣わなければならないものです。
ヒゼンダニってどんなダニ? 〜疥癬(かいせん)は皮癬(ひぜん)ともいいます〜
ヒゼンダニはとても小さいダニです。どのくらい小さいのかというと、一番大きい雌の成虫で体長400μm、体幅は325μm(1μmは1mmの千分の1)くらいです。ヒゼンダニの卵は3~5日で孵化(ふか)し、脱皮を繰り返して成長し、10~14日で成虫になります。雌は雄と交尾後、卵を1日2~4個産みながら皮膚の角質層を掘り進めていきます。この掘った道を疥癬トンネルといい、肉眼だとうっすら白い線のように見えます。
日本皮膚科学会疥癬診療ガイドラインの疥癬の定義中の「感染」とは「病原体が宿主に寄生し、増殖すること」です。このダニは細菌やウイルスと違い、交尾できないと増殖できず、1世代サイクルに何日~何十日もかかり、ヒトの皮膚から離れると数時間で弱って感染力がなくなる、といった性質があるので、通常は、簡単には感染が成立しません。

角化型疥癬とは 〜免疫力の落ちた人は要注意〜
普通の疥癬の場合、肌と肌が直接ふれあうか、布団を並べて隣で寝る、感染者と同じベッドシーツを交換せずに数時間以内に別の人間が使用、などのことをしなければ滅多に感染しません。しかし通常ではない場合もあります。通常型疥癬とは別に、桁違いに多数のヒゼンダニに感染した病態を角化型疥癬といいます。
ステロイドや免疫抑制剤投与中の患者、透析患者、高齢者など、免疫力の下がった患者が角化型疥癬になることがあります。ヒゼンダニがひしめく皮膚がボロボロベッドや床に落ち、それに触れた別の患者や医療従事者に感染し、養護・介護施設などでアウトブレイクが起こることがあります。
通常の疥癬はヒゼンダニを発見しづらく診断が難しいですが、見過ごしても簡単には他者にうつりません。一方角化型は対応が大変ですが、診断は容易です。
疥癬の症状は? 〜かゆい病気は他にもあるので、それだけで判断はしづらい〜
疥癬は非常に強いかゆみを感じる病気です。通常の疥癬は夜間にかゆみがひどくなることが多いです。
特徴的なのは疥癬トンネルです。疥癬トンネルの先端をダーモスコピー(皮膚科用の高性能なルーペ)などでじっくり見ると、雌成虫を発見できます。視力が良ければ肉眼でも黒っぽい点のようなものを見ることができます。
理由は分からないのですが、このダニは手や手首を好むようで、皮疹が手の部位に好発します。また、男性の場合は陰部に結節ができるのが特徴的です。
角化型疥癬の場合、角質増殖が特徴です。痒い場合もあれば、痒みを感じない場合もあります。
治療について 〜内服薬と外用薬があります〜
診断はなかなか難しいのですが、一度ダニを発見すれば治療方法ははっきりしています。
イオウやクロタミトン(オイラックス®)の外用剤なども使われてきましたが、昨今日本で使用されるのはもっぱら「イベルメクチン」と「フェノトリン」の二種です。
イベルメクチンは殺線虫・殺虫・殺ダニ効果がある内服薬です。
無脊椎動物の神経に存在するGluClチャネル(グルタミン酸作動性塩素チャネル:Glutamate-gated Chloride Receptors)に対し、高い選択性を持つことが分かっています。
GluClは五量体構造を持つシステインループ受容体であり、グルタミン酸の結合により塩素チャネルを開きます。
グルタミン酸は多くの場合興奮性物質として働きます。しかし昆虫や線虫の神経にある、このGluClは抑制系に働くという特徴があります。脊椎動物のグルタミン神経にはこの受容体は見つかっておらず、高い選択毒性の理由の一つと考えられています。
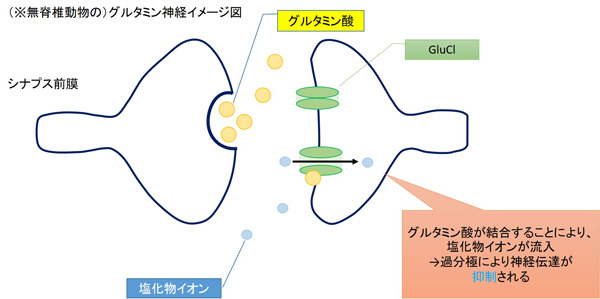
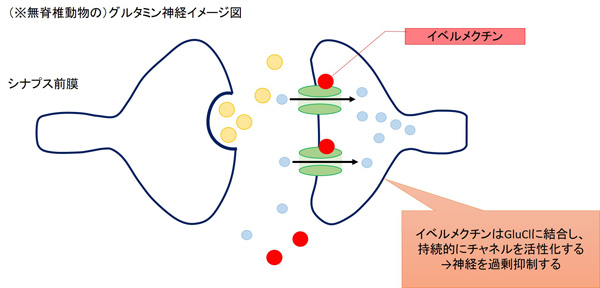
イベルメクチンは、GluClの第1膜貫通領域と第3膜貫通領域の境界に結合して塩化物イオンを細胞内に流入させ、持続的に活性化、過分極させることで神経伝達を過剰に抑制し、麻痺させて死に至らしめます。
虫や蟹などの無脊椎動物を殺す一方、ヒトや犬、牛などの脊椎動物に対して効かないのは、脊椎動物はGluClを持たないからだと考えられています。
主な作用点と考えられているのはGluClですが、ほかの受容体の活性化作用も報告されており、まだまだ研究の余地がある薬です。
犬のフィラリア予防などにも広く使われています。ちなみに、オンコセルカ症(別名河川失明症、アフリカ河川域に多いヒトのフィラリア感染症。発展途上国の失明原因一位)の治療・撲滅の功績が評価され、この薬を開発された北里研究所の大村智先生は、2015年にノーベル生理学・医学賞を受賞されました。
日本では2002年に糞線虫症の薬として保険適応。2006年に疥癬に適応追加となりました。
疥癬の場合、体重に応じた量を1回、1週間後にもう一度1回、計2回服用します。腎機能による用量調節の必要はありません。服用後8時間ほどで体表面での濃度が最大になるとされており、服用後8時間は入浴を避けるのが望ましいとされています。
注意すべき点は、爪に浸透するというデータがなく、「爪疥癬」には無効とされていること、動物実験で催奇形性が認められているため妊婦の投与は避けること、小児への安全性が確立されていないこと、簡易懸濁は可能ですが、直ちに沈殿するため、懸濁用シリンジ内に内容物が残らないようにすることです。
フェノトリン(スミスリンローション®)は2014年に保険適応になった外用薬です。ピレスロイド系という、蚊取り線香に含まれる殺虫成分の系統の薬です。神経細胞の軸索のNa+チャネルを持続的に開口し、その閉塞を遅らせることにより、反復的な脱分極あるいは神経伝導を遮断することで殺虫作用を示すとされています。
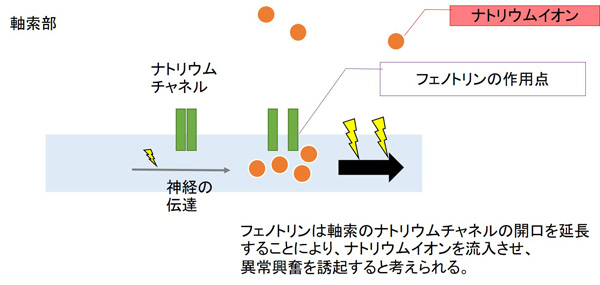
ピレスロイドは人間や家畜に対しては毒性が低いです。理由としては、人間や家畜のほうが昆虫や線虫よりも代謝分解能力が高く、無害化が容易なことがあげられます。また、神経の活性と温度には関係性があり、虫やダニが変温動物なのに対し、ほ乳類が恒温動物であることも関係していると考えられています。
海外では類似のペルメトリンという外用剤が多く使われているのですが、防腐剤としてホルムアルデヒドが含まれているため日本では保険適応にできず、フェノトリンが開発された経緯があります。(現在はホルムアルデヒドが含まれない製品もあります)
首から下の全身に塗り、12時間経過後シャワーで洗い流します。雌の成虫は疥癬トンネルの先頭にいますが、雄や幼虫は体表を自由に動き回っているため、皮疹部位だけでなく全身に塗り込める必要があります。爪の下などに入り込んでいることもあるので、歯ブラシなどを使って細かく擦り込むことが大切です。こちらも1週間後にもう一度塗布する必要があります。
なぜこれらの薬を1週間隔で2回使用するのかというと、成虫や幼虫は殺せても卵には効かないからです。完全駆除のためには生き残った卵が孵化するより後、成虫になり卵を産むよりも前にもう一度使用する必要があり、それが1週間後という訳です。
また、これらの薬はいわゆる殺虫剤(正確には「殺虫剤」とは昆虫を殺す薬のことです。ダニはクモの仲間で「昆虫」ではないため、ダニを殺す薬は「殺ダニ剤」といいます。)であってかゆみ止めではありません。治療後もダニの死骸等のアレルギー抗原は残るため、かゆみ皮疹などの症状がしばらく続きます。症状があるからといって漫然と駆虫薬を継続してはいけません。症状は皮膚が新陳代謝されるまで数週間続くとされていますが、中には数年続いたという例もありますし、再感染することもあります。治療後のかゆみには抗ヒスタミン薬、ステロイド外用薬等で対応します。ステロイドはダニ生存中に使用すると免疫低下により疥癬を悪化させてしまうため、必ずダニ駆除後、検査した上で使用します。
診療ガイドラインにおいて、通常の疥癬ではフェノトリンかイベルメクチンのどちらかの投与、角化型疥癬では2剤の併用が推奨されています。しかし併用による有効性、安全性は実のところ未確認です。ガイドラインの追補において、「フェノトリンとイベルメクチンはヒゼンダニの神経細胞に対して逆の作用を示すため、同時使用による作用減弱の可能性は否定できない」とも書かれています。この2剤を、時間を離して投与することでその可能性を回避しようにも、実際ヒゼンダニの体の中でどのくらいの早さ、長さで作用しているのかも不明のため、適切な投与間隔も判断できません。
今後の展望 〜寄生虫の耐性およびガイドライン〜
疥癬は、実はよくわかっていないことが多い病気です。動物実験は行っているのですが、ヒトヒゼンダニはヒトにしか感染せず、動物につくヒゼンダニとは別種です。ヒトにわざと感染させて人体実験するわけにもいかないので、なかなかエビデンスが蓄積しにくいのです。
イベルメクチンは寄生虫治療に革命をもたらした画期的な薬です。しかし現在、イベルメクチンに耐性をもったヒゼンダニの存在が報告されています。また、フェノトリン耐性のヒゼンダニは見つかっていないものの、フェノトリン抵抗性アタマジラミの報告は存在します。治療抵抗性のヒゼンダニを出現させないように、適正な用法で薬を使用すること、また、別の治療法も模索していくことが必要です。
海外ではイベルメクチンと同系統で、動物のフィラリア予防薬に使用されているモキシデクチンに関して、新しい疥癬内服治療薬としての治験が進められています。
また、2021年にはフェノトリンに関してのエビデンスを反映させた第4版の治療ガイドラインが出る予定です。
おまけ
角化型疥癬は長年ノルウェー疥癬、と呼ばれてきました。これは最初にノルウェーの医師が報告したことが理由ですが、近年、病名に地名を含む名称は差別的表現につながる可能性があるとして、この名称は使われなくなっています。
WHOが2015年に発表した、新興感染症に関する命名の指針(World Health Organization Best Practices for the Naming of New Human Infectious Diseases)にも、病気を命名する際はMERS、スペイン風邪、日本脳炎のような地名が含まれる病名は避けるべきとの記述がありますね。





