
以前、『GLP-1受容体作動薬』のお話をしました(2018年5月9日の記事参照)。あれから3年が経過して『GLP-1受容体作動薬』は臨床現場で目にする機会が増えてきたのではないでしょうか?そんな糖尿病の注射薬なのですが、最近はさらに進化した製剤が出てきているので今回はその辺りのお話をしたいと思います。
その前に、糖尿病の注射薬の元祖『インスリン』について少しだけお話しさせて下さい。
インスリンの発見 〜1921年の大発見〜
インスリンは1921年にBanting、Bestらが〝膵臓の抽出物が血糖を低下させる〟という発見をしたのがスタート地点です。翌年の1922年には、カナダにて当時14歳だった1型糖尿病の少年にウシ膵臓の抽出物が注射されました。しかし精製方法が不完全であったためアレルギー反応が出てしまい中断となりました。
初めてのインスリン製剤 〜当時のインスリンはかなり高価だった〜
しかしその後、研究が進められ1923年にイーライリリー社からアイレチン®︎という名で、初めてインスリン製剤が発売されました。日本でもアメリカから輸入して使用していたようです。しかし、当時の価格は、100単位が約8円(現在の約4,000円)とかなり高額でした。1型糖尿病の場合は、薬代だけで当時の平均賃金の3倍くらいかかっていたため、糖尿病は「金持病」であるとも言われていたそうです。
ちなみに現在のインスリンは、一番安いバイアルのものなら100単位で300円くらい、高い物でも800円くらいです。当時と比べるとかなり安くなりましたね。しかし、いくら安くなったとは言え、インスリンを使用すれば今でも治療費は高くなります。
インスリン製剤の進化 〜動物のインスリンからヒトインスリンへ〜
その後、インスリン製剤はさらに進化していきます。日本でも1935年に国産初のインスリン製剤が発売されましたが、輸入品に競争で負けてしまいました。1941年からは魚のハラワタからインスリンを作り発売していたのですが1945年、太平洋戦争下の空襲でインスリン工場が全て焼かれてしまい、日本でのインスリン生産は完全に停止してしまいました。
しかし、戦争後すぐに工場は再開し、日本では、しばらくの間は魚インスリンを販売していました。1946年にはプロタミンを添加して作用時間を長くした中間型インスリン(Neutral Protamine Hagedorn;NPH)が発売されました。時は進み、1970年代には、ブタインスリンを変換してヒトインスリンを作る技術が開発されました。その後さらに遺伝子組み換え技術が発展し、人工的にヒトインスリンを合成する事ができるようになり、1983年(日本では1985年)にイーライリリー社からヒューマリン®︎が発売されました。これが現在のインスリンの基礎になっているレギュラーインスリンです。
インスリン製剤のさらなる進化 〜遺伝子組み換え技術によりインスリンが進化した〜
その後も研究が重ねられ、1990年後半にはレギュラーインスリンとNPHを混合した二相性インスリンが発売。2000年に入ってからは、遺伝子組み替え技術をフルに使い、より早く効果が発現する超速効型インスリンや、より長く効き続ける持効型インスリンが発売されました。
現在は、さらに進化した超速効型インスリン、持効型インスリン、両者を配合した配合溶解インスリンが発売されています。
次は、インクレチン製剤の歴史についてのお話です。
インクレチン概念 〜インスリンよりも歴史のあるインクレチン〜
インクレチンの発見はインスリンの発見よりも前の1902年にBaylissとStarlingによって発見されたセクレチンがスタート地点です。セクレチンは十二指腸より分泌されるホルモンで、膵外分泌腺に働いて消化液の分泌を促進します。1906年にMooreらは、十二指腸粘膜の酸抽出物が糖尿病患者の尿糖消失と体重増加を起こしたことを報告しました。
これが〝腸管から産生される物質が、インスリン分泌を促して血糖を低下させるとするインクレチン概念〟の始まりです。1932年にLa Barreが、初めてこれらの概念に対し、「インクレチン」と命名しました。ところが、その後の30年間はインクレチンに関する研究はほとんど行われることなく経過しました。
インクレチンの研究の再開 〜1960年に大きな転機が訪れた〜
1960年に血中インスリンの測定が可能になったため、30年間凍結していたインクレチン関係の研究が再開されました。
1970年にはgastric inhibitory polypeptide(GIP)が、1987年にはGlucagon-like peptide-1(GLP-1)が発見されました。GIP、GLP-1は共にインスリン分泌を促進しますが、GIPには肥満細胞への脂肪蓄積作用が認められるため体重増加をきたします。
一方GLP-1には、中枢神経系に働き食欲を抑制する作用や胃運動抑制作用があるため体重は減少しますし、グルカゴン分泌を抑える効果もあります。ですから糖尿病治療薬としてはGLP-1の研究が進められました。
GLP-1受容体作動薬の発売 〜トカゲの唾液からお薬誕生!?〜
その後研究が重ねられ、2005年には、アメリカドクトカゲの唾液の成分から開発したバイエッタ®︎(日本での発売は2010年)、2010年には、遺伝子組み替え技術によりビクトーザ®︎が発売されました。その後は、バイエッタ®︎を改良して1日1回投与としたリキスミア®︎が2013年に発売。同じくバイエッタ®︎を改良して週1回製剤としたビデュリオン®︎が2015年に発売されました。同年には、ビデュリオン®︎とは成分の異なる週1回製剤のトルリシティ®︎が発売されました。これらはGLP-1受容体作動薬と呼ばれており、現在の注射薬治療の初期治療としての重要な役割を担っています。
一方、インクレチンの体内での分解酵素(dipeptidyl peptidase-4;DPP-4)を阻害する内服薬(DPP-4阻害薬)の開発も進められ、2009年にはグラクティブ®︎・ジャヌビア®︎が発売されました。その後は、続々と各製薬メーカーから発売され、現在は10種類の製剤が発売されています。
最近のインスリンとGLP-1受容体作動薬 〜さらに速く、さらに長く〜
そんなインスリンとGLP-1受容体作動薬ですが、現在はさらに進化しています。
超速効型インスリンはさらに作用発現時間が短くなった製剤が発売され、より実際のインスリン分泌に近い形でインスリン療法が行えるようになりました。
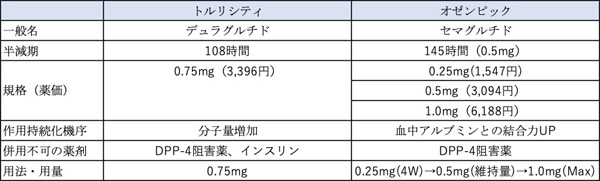
インクレチン製剤に関しては、2020年6月には、週1回製剤がもう1剤発売になりました。オゼンピック®︎です。その構造はビクトーザ®︎と似ています。現在主力の週1回製剤トルリシティ®︎との比較を下の表にまとめてみました。
<SUSTAIN7試験の結果>
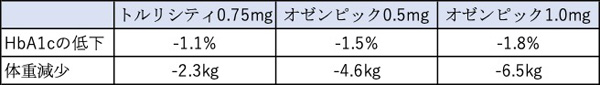
オゼンピック®︎はトルリシティ®︎と比べて血糖降下作用、体重減少作用が共に高いのが特徴です。しかし、用量調節が必要なことが唯一の弱点ではないでしょうか。
また、持効型インスリンとGLP-1受容体作動薬の配合剤も発売されています。
GLP-1受容体作動薬は、インスリン製剤と比べて低血糖の副作用が少ないのが特徴です。しかしインスリン基礎分泌部分を補う力は持効型インスリンには及びません。そこで考えられたのが、GLP-1受容体作動薬と持効型インスリンの配合剤です。ゾルトファイ®︎(2019年9月発売)とソリクア®︎(2020年6月発売)がそれに当たります。これらの製剤を使用することにより、1日1回注射するだけで、低血糖の発現が少ない状態で1日中の血糖値を下げることができます。
今回は、インスリンとGLP-1受容体作動薬のお話をしました。
糖尿病の治療薬は日に日に進化し、内服薬も含めて使用できる製剤が増えてきています。これは、より患者さんのライフスタイルに合わせた治療が出来るようになってきたことを意味します。今後も技術が進歩し続ければ、近い将来、糖尿病自体を完治するお薬も登場するのではないでしょうか?
その日を夢見て・・・。
おまけ 〜内服薬のGLP-1受容体作動薬が発売〜
2020年11月18日に内服薬のGLP-1受容体作動薬リベルサス®︎が薬価収載され、2021年2月5日に発売されました。
リベルサス®︎は、オゼンピック®︎の成分であるセマグルチドを内服できるように改良したものです。セマグルチドはそのまま経口投与しても、高分子のため消化管での上皮細胞透過性が低く、また胃の消化酵素にて分解されてしまうため経口投与が出来ません。そこで、粘膜吸収促進剤のサルカプロザートナトリウム(SNAC; sodium N[-8(- 2-hydroxybenzoyl) amino]caprylate)を加える事で胃での分解からセマグルチドを保護し、吸収を促進させる事で経口投与が可能になりました。このお薬は、注射薬のオゼンピック®︎の効果が内服薬で得られるため大変画期的なお薬です。
しかし、錠剤自体を胃壁にくっつけて吸収をさせる必要があるため、少量(120mL)の水と共に服用し、服用後少なくとも30分は、飲食および他の薬剤の経口摂取を避けないと期待した効果が発揮されないという大きな問題があります。また、服用する際に噛み砕くのもダメ、粉砕、簡易懸濁、分割(半分に割る事)も出来ません。





