骨粗鬆症という病気を知っていますか?
骨粗鬆症は年齢と共に増加し、高齢者の多くは骨粗鬆症であると言えます。特に女性のリスクは男性よりも高いので、日本人の80歳代女性の約半数が骨粗鬆症であるとも言われています。
骨粗鬆症を放っておくと骨折リスクが高まり、人によっては骨折し、寝たきりになってしまうこともあります。そうならないためにも、骨粗鬆症を予防することが重要です。
■骨粗鬆症とは〜骨のリモデリングの話〜
骨のリモデリングとは、「破骨細胞」が骨を壊す(骨吸収)一方で、「骨芽細胞」が破骨細胞によって壊された部分に新しい骨を作る(骨形成)ことです。このリモデリングが絶えず続けられることで1年間に20〜30%の骨が新しい骨に入れ替わっています。
骨粗鬆症は、何らかの原因によりリモデリングのバランスが崩れて、骨吸収が骨形成を上回り、骨量の減少が著しくなることによって起こります。
そのほかにも、骨の微細な構造の変化、小さな骨折などの蓄積、骨を作るコラーゲンなどの成分の劣化による骨質の低下も骨粗鬆症の原因となります。
■骨粗鬆症の診断基準
骨密度を測定し、以下の基準で診断を行います。
・YAMの80%以上 ・・・正常
・YAMの70%〜80%未満・・・骨量減少
・YAMの70%未満 ・・・骨粗鬆症の疑い
※YAM(Young Adult Mean:若年成人平均値)・・・20〜44歳の健康な若年成人の骨量の平均値
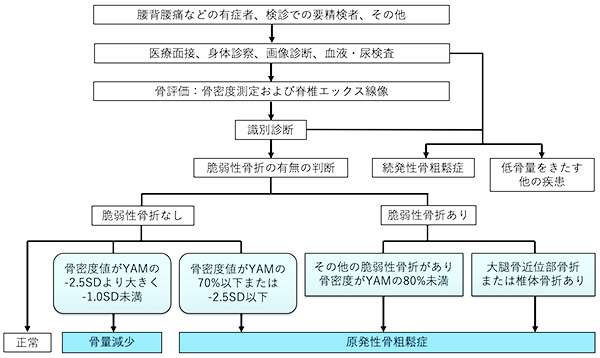
(骨粗鬆症の予防と治療ガイドライン2015より)
骨粗鬆症と診断されれば、骨折を予防するために多くの場合、薬物治療を開始します。

骨密度検査について詳しく知りたい方はこちらまで
■骨粗鬆症治療の問題点〜長く続けるからこそ、きちんと選びたい〜
骨折予防のためには長期にわたる治療の継続が不可欠です。
しかし、骨粗鬆症治療薬を服用している患者さんは高齢者が多く、服薬アドヒアランスが悪いのをよく見かけます。つまり適切な治療が行えていない患者さんが多いと言えます。これは大きな問題です。
そこで最近では、服薬アドヒアランスを改善するために、注射剤が増えてきています。
■骨粗鬆症治療薬
骨粗鬆症の治療薬は(1)骨吸収を抑制する薬、(2)骨形成を促進する薬、(3)骨代謝を調節する薬の3つがあります。当院で多く使用されているのは(1)の骨吸収を抑制する薬です。
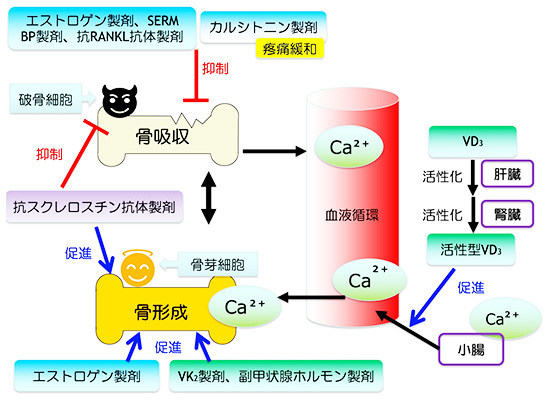
(1)骨吸収を抑制する薬
①ビスホスホネート製剤(以下BP製剤)
【当院採用薬】
・ベネット錠®︎(リセドロン酸Na:週1製剤)
・ボンビバ®︎注(イバンドロン酸:月1回製剤)
【特徴】
・骨密度上昇効果が高い
・服用間隔は1日1回から1週間に1回、4週間に1回、1年に1回と多様
・天井効果(投与し続けても、効果が得られない頭打ち状態となること)があり、長期投与で副作用の増加が懸念される
・近年では3〜5年で中止する傾向
【注意点】
・起床後すぐの空腹時にコップ1杯の水で服用
・服用後30~60分間は水以外の飲食を避け、横にならない
②抗RANKL抗体製剤
【当院採用薬】
・プラリア®︎注(デノスマブ)
【特徴】
・骨密度上昇効果が高い
・低カルシウム血症が現れる事があるため、デノタス等を併用する必要あり
・顎骨壊死の報告あり
・6ヶ月に1回施注
・投与を中止すると骨密度が元に戻る(Over Shooting作用)
・天井効果はなく、継続すると骨密度は上昇する
・投与中止する場合にはBP製剤への切り替えが望ましい
③選択的エストロゲン受容体調節薬(selective estrogen receptor modulator:SERM)
【当院採用薬】
・エビスタ®︎(塩酸ラロキシフェン)
【特徴】
・骨密度上昇効果はあまり高くないが、安全性が高い
・乳がんの予防効果報告あり(エビスタ®︎)
【注意】
・のぼせや発汗など更年期障害を悪化させる危険あり
・静脈血栓症のある患者、術後回復期等の長期不動状態には禁忌
④カルシトニン製剤
【当院採用薬】
・エルシトニン®︎(エルカルシトニン)
【特徴】
・骨量増加効果は弱く、骨折防止効果に関するエビデンスは乏しい
・中枢性鎮痛作用があるため骨粗鬆症に伴う疼痛に対して使用
(2)骨形成を促進する薬
①副甲状腺ホルモン(parathyroid hormone:PTH)製剤
【当院採用薬】
・テリボン®︎(テリパラチド)(週1回製剤)
【特徴】
・骨密度の上昇効果が高い
・生涯で24ヶ月までしか投与できない(骨肉腫のリスクが上がるため)
・大腿骨近位部骨折に対しては効果が弱い
②抗スクレロスチン抗体製剤
【当院採用薬】
・イベニティ®︎(ロモソズマブ) (月1回製剤)
【特徴】
・骨芽細胞にも破骨細胞にも作用する新しいタイプの治療薬(骨吸収抑制作用もあり)
・骨密度上昇効果が高い
・心血管イベントの影響が懸念
・投与は基本12ヶ月で終了(終了したあとも再投与可能)
③ビタミンK2製剤
【当院採用薬】
・グラケー®︎(メナテトレノン)
【特徴】
・脂溶性ビタミンの1種(脂溶性のため必ず食後に服用する)
(3)骨代謝を調節する薬
①カルシウム製剤
【当院採用薬】
・アスパラCA®︎(Lアスパラギン酸カルシウム)
【特徴】
・単独で用いても効果は乏しくビタミンDとの併用が望ましい
②活性型ビタミンD3製剤
【当院採用薬】
・ワンアルファ®︎(アルファカルシドール)
・エディロール®︎(エディカルシドール)
・ロカルトロール®︎(カルシトリオール)
【特徴】
・骨密度上昇効果はあまり高くないが、安全性が高い
・エディロール®︎はワンアルファ®︎の改良版で活性が強い
・腎機能低下患者では高カルシウム血症のリスクが高い
・転倒リスク軽減の報告もあり
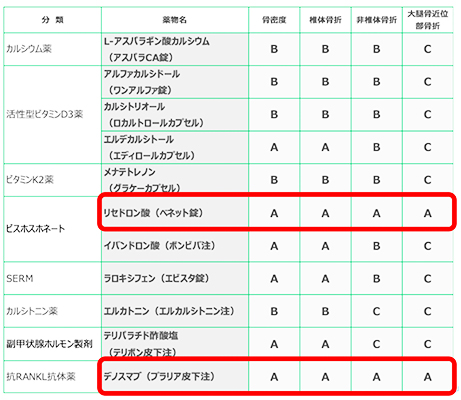
骨粗鬆症の予防と治療ガイドライン2015年度版〜骨粗鬆症治療薬の有効性の評価一覧〜(当院採用薬のみ表示)
骨粗鬆症治療薬は骨折部位によって治療薬が異なります。
上の表は院内の採用薬を骨粗鬆症の予防と治療ガイドラインから抜粋してまとめたものです。
グレードAからCまでありますが、グレードAが一番推奨される薬剤です。骨折部位や患者さんの状態によって薬剤を選択する必要がありますが、リセドロン酸(ベネット®︎)、デノスマブ(プラリア®︎)はすべてがグレードAのため、どんな骨折部位にも使いやすい薬剤と言えるでしょう。
このように骨粗鬆症のガイドラインでは推奨される薬剤が異なっています。
また、骨密度上昇効果でみると、テリパラチド(テリボン®︎)やロモソズマブ(イベニティ®︎)が6ヶ月後には骨密度上昇作用が見られることに対して、BP製剤やデノスマブ(プラリア®︎)は1〜2年かけて骨密度が上昇するため長期的に見ていく必要があると言えます。
■骨粗鬆症に影響を与える薬剤
普段、皆さんが服用されている薬の中でも骨折リスクを増大させてしまう薬剤があります。
・チアゾリジン誘導体(アクトス®︎)
・プロトンポンプ阻害剤(ネキシウム®︎、ランソプラゾール®︎など)
・ステロイドホルモン剤(メドロール®︎、プレドニン®︎など)
・抗うつ薬(セロトニン受容体選択的阻害薬:SSRI)
・抗てんかん薬(テグレトール®︎など)
などが該当します。これらの薬剤で必ずしも骨粗鬆症になるという訳ではないですが、注意が必要と言えるでしょう。
そのため、私たち薬剤師はこれらの薬剤を服用されている患者さんに対しては特に注意しています。
■まとめ
・骨粗鬆症治療薬は長期の継続が重要です。
・骨折部位や骨密度を上げる薬剤の強さなど、患者さんの状態によって薬剤を選択する必要があります。
・近年ではBP製剤は天井効果と副作用の観点から3〜5年での終了が推奨されています。
・骨折リスクを上げる薬剤にも注意が必要です。
これらのことをふまえて、私たち薬剤師は、患者さん個々の病態に合った治療の選択と治療の継続のお手伝いができるように、日々努力しています。