
病棟薬剤師の業務の1つに、『持参薬の確認』があります。高齢の患者さんほどたくさんの病院にかかっておられたり、たくさんの疾患を持っておられたりして内服薬の種類も数も多くなっているように感じています。初回面談では、「薬でお腹がいっぱいになるわ」とか、「薬を減らしてもらえたら助かるなあ」という意見も聞きます。中には薬が多くても、「この薬がないと調子が悪くなるからこれは絶対に処方してほしい」という逆の意見の方もいらっしゃいます。そんな時どうしますか? その薬は本当に必要なのか疑問に思いながらも患者さんが欲しいと言われているので、中止の検討もせずにそのままの処方継続という結論に至ることも少なくないと思います。このような多剤併用のことを「ポリファーマシー」といい、テレビ等のメディアで問題として取り上げられるのは、多剤併用により薬物有害事象につながる状態です。ポリファーマシーを考えるにあたり、薬を多種類飲んでいることを考えるのはもちろん大切ですが、その薬が本当に必要であるか、又その薬によって害が出ていないかを考えることも大切なのです。
部署内で勉強会を開催しています
〜「高齢者の安全な薬物療法ガイドライン2015」「STOPP criteria ver.2」を参考に〜
2020年4月の記事で当院薬剤科では朝礼後にポリファーマシー介入を目的に勉強会を行っていると紹介しました。第一段階では「高齢者の安全な薬物療法ガイドライン2015」と「STOPP criteria ver.2」を用いました。現在、第2段階として薬剤科内で自験例の症例発表を行い、その情報を共有しています。そして、どのように介入していけば良いのか、反省点はないか等を話し合い、個々の知識向上を図っています。現在、当院でポリファーマシー解消に介入できている薬剤の中で多いものは、降圧薬、睡眠薬、抗不安薬、緩下剤です。日本老年医学会によると、これらの薬剤は薬剤起因性老年症候群の主な原因薬剤に含まれています。
それでは次に「薬剤起因性老年症候群」とは何かということについて書いていこうと思います。
『薬剤起因性老年症候群』とは
加齢に伴って高齢者に多く見られる表1のような医師の診察や介護・看護を必要とする症状・症候のことを「老年症候群」と言います。その中で薬剤が原因と考えられるものを「薬剤起因性老年症候群」と言います。
薬剤起因性老年症候群と主な原因薬剤を表1に示します。これを見ると、当院で介入の多い降圧薬、睡眠薬、抗不安薬、緩下剤は、老年症候群との関係が深いことがよくわかります。これらの薬剤に下線を入れているので表1で確認してみて下さい。薬物有害事象の回避がポリファーマシーの解消につながるのではないでしょうか。
表1 薬剤起因性老年症候群と主な原因薬剤

高齢者の医薬品適正使用の指針(総論編)案 厚生労働省資料より引用
処方提案をしていこう!!〜病棟薬剤師として出来ること〜
一度薬剤が導入され症状が落ち着いた後も歳を重ねて、生活習慣(食事、喫煙、飲酒等)や体の状態(腎機能、肝機能等)が変わっているにも関わらず、長期服用されているのをよく見かけます。そんな場合は、いつから服用されているのか、また生活習慣についても定期的に聞き取りを行うことが必要です。そして、薬剤起因性老年症候群の原因と考えられる薬剤がある場合には、薬剤の中止や減量を提案したり、より安全な薬剤への切り替えを提案します。
また、「高齢者の安全な薬物療法ガイドライン2015」には領域別指針として「特に慎重な投与を要する薬物のリスト」が挙げられています。その薬に関してポリファーマシー介入の際、図1のフローチャートを使用すると良いでしょう。
図1「特に慎重な投与を要する薬物のリスト」の使用フローチャート
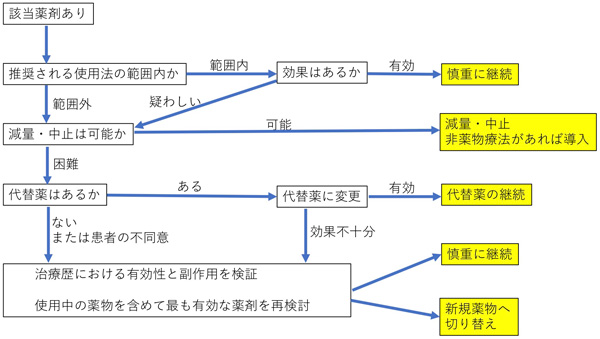
他にもこのようなフローチャートが紹介されているのでぜひ参考にしてください。
さらに、多剤併用を避けるために考えなくてはならない事として、『その薬物治療のエビデンスが妥当であるか』、『その対症療法は有効であるか』、『薬物療法以外の手段はないか』、『個々の病態や生活機能、生活環境、意思、嗜好等を考慮して優先順位は正しいか』などが有ります。また、高齢者の服薬管理能力を把握することも重要です。高齢者のアドヒアランスをよくする工夫としては表2のような方法があります。入院時初回面談時や持参薬確認時にアドヒアランス不良であると思われた場合や患者さん又はご家族から服薬方法に対する相談があった場合には、このような方法を提案してアドヒアランスの向上を図ることができます。
表2 アドヒアランスをよくするための工夫

「高齢者の安全な薬物療法ガイドライン2015」より
介入できた症例〜医薬品の適正使用を考慮した内服薬の整理〜
実際に私が介入した2症例を紹介します。まず1症例目は、誤嚥性肺炎で入院された80歳代の男性です。現疾患としては、他にも腎機能障害、貧血がありました。入院時持参薬は以下の通りです。
<入院時持参薬>
ウブレチド®、ガスター®D、マグミット®、ガスモチン®、ビソルボン®
デパス®、レンドルミン®D、タリージェ®、牛車腎気丸®
入院後、内服薬は全て中止となっていましたが、肺炎改善に伴いウブレチド®、ガスモチン®、ビソルボン®、デパス®、レンドルミン®Dが再開となりました。腎機能の低下と年齢を考慮して、ガスター®D、タリージェ®、牛車腎気丸®の中止、軟便傾向のためマグミット®の中止を提案しました。
処方変更後、腎機能の改善は見られませんでしたが、悪化もありませんでした。胃症状や疼痛の訴えもなく経過しています。マグミット®中止後、排便コントロールは良好でした。
<退院時処方薬>
ウブレチド®、ガスモチン®、ビソルボン®
デパス®、レンドルミン®D
この症例では、腎機能の検査値を活かしてポリファーマシー解消につながりました。また、ガスター®を要する症状の確認ができず、漫然投与の可能性もありました。腎機能低下の観点から、マグミット®の中止は高Mg血症の回避にもつながったと思います。反省点は、ベンゾジアゼピン系薬剤の服用に関して、薬剤性老年症候群を考慮して、入院中に中止または非ベンゾジアゼピン系薬剤やオレキシン受容体拮抗薬への変更を提案できなかった事です。
2例目の症例は、虫垂炎手術目的で入院となった90歳代男性です。現疾患として、アルツハイマー型認知症がありました。入院時持参薬は以下の通りです。
<入院時持参薬>
マグミット®、レバミピド、ミヤBM®、フェルム®、アムロジピン
ドネペジル
虫垂炎手術の為、入院時より内服薬を中止していました。術後内服可能となり、虫垂炎が重症時には胃炎や胃潰瘍を合併していることが多いため、ランソプラゾールが開始となりました。持参薬については以下の理由により全て中止となりました。ドネペジルは寝たきりの患者であり継続は不要と考えました。その理由は、「高齢者の安全な薬物療法ガイドライン2015」の中に、「継続使用しているコリンエステラーゼ阻害薬・NMDA受容体拮抗薬について、薬剤の適正使用の観点から漫然と投与せずに終了を考慮する基準として、①進行したアルツハイマー型認知症の患者のうち、意思疎通が図れない、寝たきりの状態または身体症状が悪化した患者、②明らかに薬剤の効果が認められなくなった場合、③なんらかの有害事象を発生した場合」と記載があるからです。アムロジピン中止後も血圧は140/90未満であったため再開はしませんでした。プルゼニド®の頓用で排便コントロールができているため、常用のマグミット®は中止となりました。レバミピド、ミヤBM®は現病態では不要と考え中止のままとなりました。
フェルム®は服用中も中止後も検査値(血清鉄)の改善が見られず中止のままとし、貧血に対しては輸血での対応となりました。
<退院時処方薬>
ランソプラゾール、プルゼニド®(頓用)
手術のため内服薬が中止となりましたが、年齢や患者さんの状態を考慮し、再開すべき内服薬を整理する良い機会となりました。この症例を振り返ってみると、ドネペジル(コリンエステラーゼ阻害薬)に関して、適正使用の評価がなされないまま継続服用されていたのではないかと思います。またマグミット®、レバミピド、ミヤBM®、フェルム®、アムロジピンも服用開始後に再評価されることなく漫然と継続されていたのではないかと考えます。
どちらの症例も、患者さんやご家族に聞き取りをしても、なぜこの薬を服用しているのか、いつから服用しているのかがわからない薬がありました。ですから、患者さんやご家族にもお薬手帳の活用意義やポリファーマシーの概念について知っていただく必要があると感じました。
今後どのように関わっていくのか〜より良い薬物療法実現に向けて〜
当院の病棟薬剤師は、病棟回診、リハビリカンファレンス、循環器カンファレンス等に参加しています。その中で、転倒や血圧コントロールや排便コントロール、退院後の服薬管理等について他職種で話し合う機会があります。今はまだ、その場で的確な提案ができていませんが、今後はエビデンスに基づいた提案ができるように部署内での勉強会は継続させる予定です。
この薬は本当に必要なのだろうか、と疑問に思う患者さんやご家族がおられたら遠慮なく薬剤師に相談してください。私たちは、患者さんから「信頼」を得て社会に貢献できるように新しい知識をアップデートするべく、日々努力しています。
最後に、「医薬品の適正使用」及び「医薬品の安全管理」が薬剤師業務の基礎であることは言うまでもないですが、「より良い薬物療法を実現すること」を目標として医師・看護師・他医療スタッフと連携しながら、今後もポリファーマシーの解消に関わっていきたいです。





