
カテコラミン系の薬はいろんな種類がありますが、どのシチュエーションでどの薬剤を選択するのか質問を受けました。
そんな疑問に答えるために詳しく調べてみました。
ショックとは循環障害により臓器灌流が低下し、臓器障害を来している状態です。ショックの診断や重症度評価は血圧のみで行うのではなく、意識状態の変化、末梢冷感、尿量、血清クレアチニン値などを総合的に判断する必要があります。心原性ショックは死亡率が高く、迅速な評価と治療介入が求められます。今回は心原性ショックや重症心不全には欠かせない治療薬である昇圧薬(強心薬)についてお話しします。
昇圧薬(強心薬)とは循環作動薬のひとつであり、血管収縮作用や強心作用により血圧を上昇させる働きを持つ薬剤のことをいいます。血圧低下時、重症心不全患者にどの薬剤を使用するのか、「理解してないと現場で焦る」こと必至の薬剤です。
■カテコラミンとは
昇圧薬や強心薬の多くはアドレナリン受容体に作用します。アドレナリン受容体はα1、α2、β1、β2、β3のサブタイプに分類されます。β3受容体はここでは主に熱産生等の基礎代謝に関連するため詳細は省略します。α1受容体刺激は血管平滑筋を収縮させ、末梢血管抵抗を上昇させて血圧を上げます。β1受容体刺激薬はcAMP増加を介して心収縮力と心拍数を増加させます。β2受容体刺激薬は血管および気管支平滑筋を弛緩させる作用を有します。
これらの受容体に作用する薬剤の多くがカテコラミンであり、「循環作動薬」の一種です。カテコラミンとは体内の副腎髄質から分泌されるホルモンの総称をいいます。この成分を薬剤にしたのが、「カテコラミン製剤」です。カテコラミンとしては「アドレナリン」、「ノルアドレナリン」、「ドパミン」、「ドブタミン」、「イソプレナリン」などがあります。但し、ドブタミンは合成された製剤となります。
また、循環作動薬であるカテコラミンの作用はα1作用が主体の「昇圧薬」とβ1作用が主体の「強心薬」に分けられます。
■血圧を上げる要素
血圧を上げるには、以下の2つの要素で考えます。
血圧 = 心拍出量 × 末梢血管抵抗
これより、心拍出量を上げる薬剤が強心薬、血管抵抗を上げる薬剤が血管収縮薬になります。
■カテコラミンの作用
カテコラミンはどの受容体を刺激し、受容体はどこに分布してどのような作用をするのかを見て行きます(表1)。
表1)カテコラミン作用機序
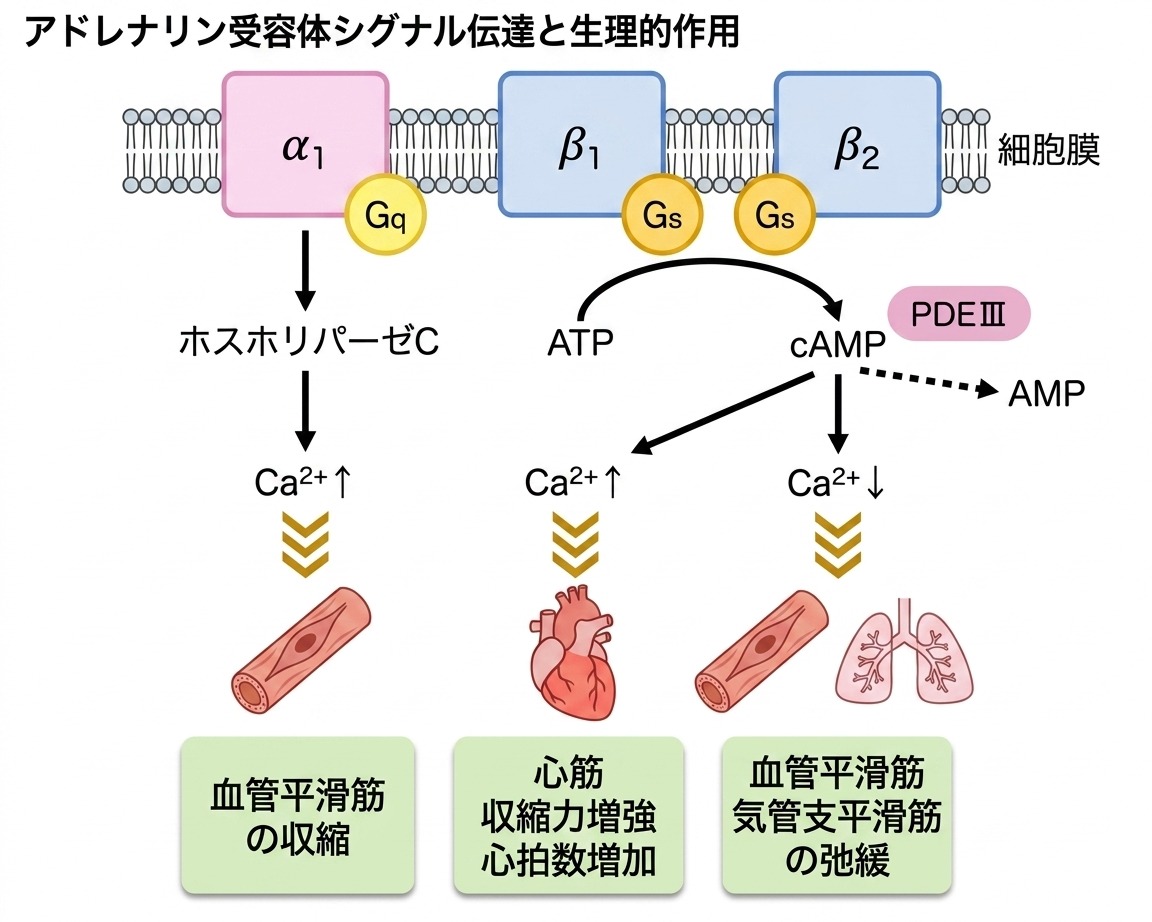
表2)カテコラミン受容体の主な種類、分布、作用
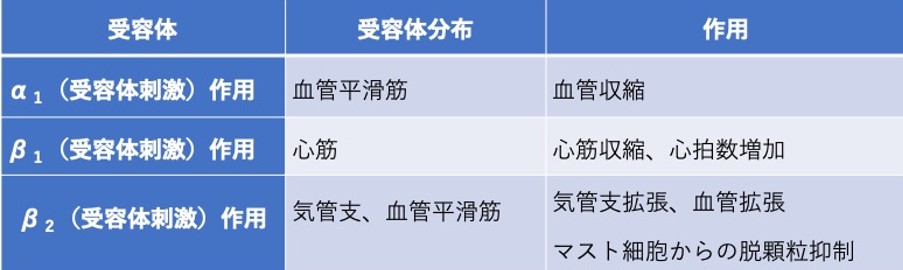
表2)より心筋に分布するβ1作用で心収縮力が上がると、心拍出量が増加します。一方、α1作用は血管収縮作用により末梢血管抵抗を上げて血圧を上げます。
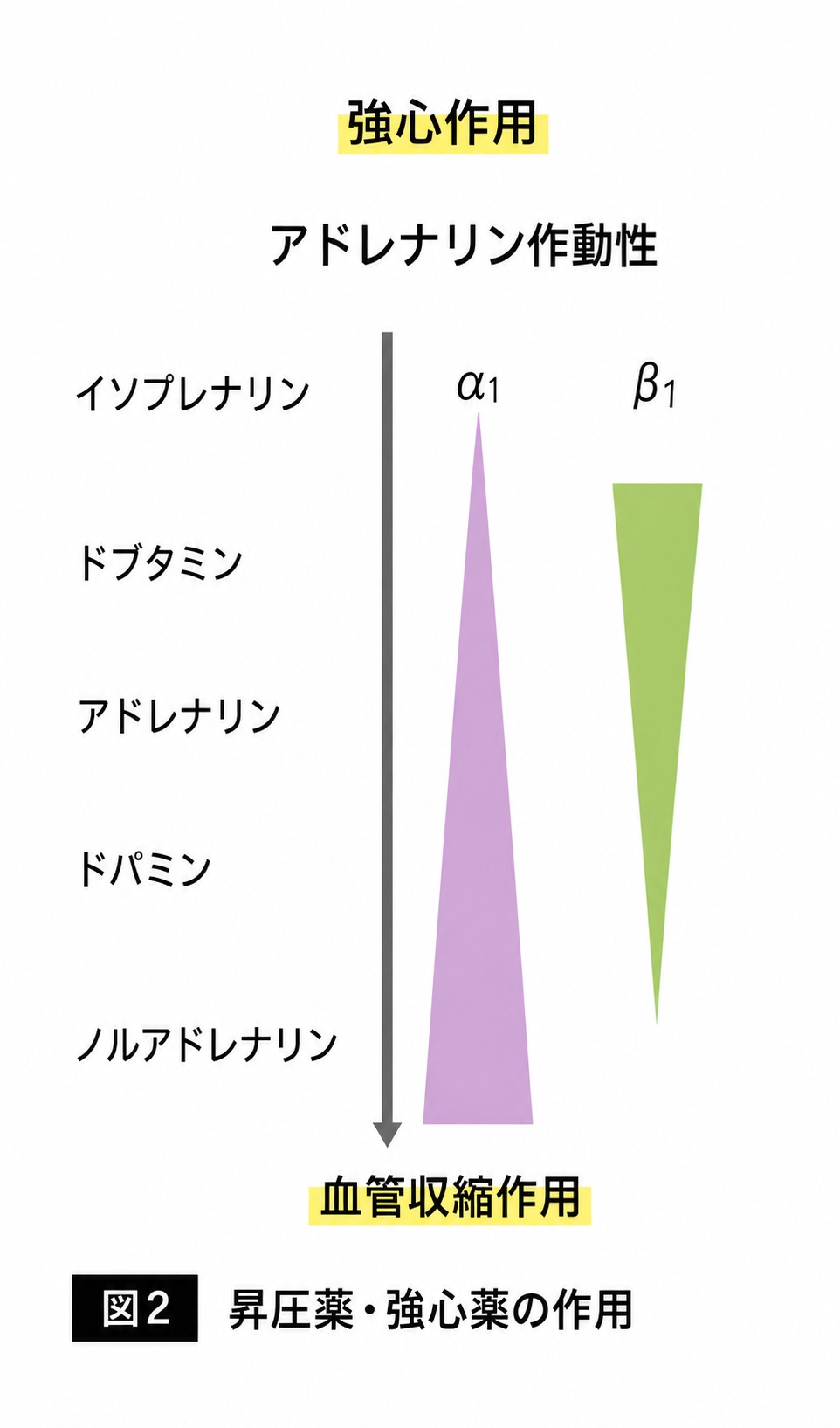
各製剤によって、それぞれα作用(血管収縮作用)とβ作用(強心作用)の割合が異なります(表3)。
α1作用の強さはノルアドレナリン>アドレナリン>ドパミン>ドブタミン
β1作用では逆にイソプレナリン>ドブタミン>ドパミン>アドレナリン>ノルアドレナリンです。つまり、この割合でカテコラミンは差別化されています。これを理解すると病態も理解しやすくなります
表3)昇圧薬 α作用とβ作用の割合
■カテコラミンの特徴
では、カテコラミンはどういう時に使用するのかを、それぞれの作用点から見ていきます。
【1】アドレナリン(略語:AD、商品名:アドレナリン・ボスミンRなど、別名:エピネフリン)
・特徴
作用の強さ:α1=β1=β2 各受容体に作用して同等の強さを発揮します。
アドレナリンはドブタミンやノルアドレナリンと違い、最終段階で使用する薬剤なので、緊急時に 備えて投与法・用量をしっかり覚えておかなければなりません。
・どんな時に使用する?
1)心停止時の蘇生
2)アナフィラキシー
3)気管支痙攣の寛解など
4)血圧が上がらない時の重症例
<心停止>
心停止には、心室細動(VF)、無脈性心室頻拍(pulseless VT)、無脈性電気活動(PEA)、
(Asystole)の4種類が存在し、全ての心停止に適応があります。心停止時に刺激すべきは当然β1作用ですから心肺蘇生の必須薬剤です。アドレナリンが心停止に推奨される理由としては
・強いα作用による末梢血管や大動脈の収縮で、冠動脈の灌流および脳血管の灌流を増加させる
・心室細動の細動波の振幅が増大し、除細動効率を改善させる
などが言われています。これは、α作用とβ作用の双方の効果がバランスよく組み合わさったアドレナリン
だからこその特徴です。
<アナフィラキシー>
アナフィラキシーの重篤な症状は、基本的には2つの仕組みで起こります。
・脱顆粒:マスト細胞からヒスタミンや炎症性物質の顆粒を放出する(直ちに症状出現)
・新たに炎症性物質を作り放出
ヒスタミンが過剰に分泌されることで、血管外に水分が漏出し気道浮腫による気道閉塞や、血管拡張による血圧低下が起こります。
上記より、アナフィラキシーはマスト細胞の活性化が原因です。マスト細胞の脱顆粒を抑制できればアナフィラキシーは治ります。アドレナリンはβ2受容体に作用して、秒単位でマスト細胞の脱顆粒を抑制する作用を持っています。ヒスタミンの放出抑制だけでなく、炎症性物質であるロイコトリエンやプロスタグランジンの産生と放出も抑制します。
よって、アナフィラキシーは強力なβ2作用を有するアドレナリンが必須薬剤である根拠でもあります。アドレナリンとノルアドレナリンのα1作用及びβ1作用はほぼ同じですから、この両作用が重要ならノルアドレナリンも効くはずです。しかし実際は無効です。β2作用こそが重要であることは明瞭です。
【2】ノルアドレナリン(略語:NAD、商品名:ノルアドリナリンR、別名:ノルエピネフリン)
・特徴
作用の強さ:α1>β1>β2 α1受容体に最も作用しやすく、各受容体に対する作用が異なります. 後述しますが、ここがアドレナリンと異なる大きなポイントとなります。
末梢血管抵抗を高めるスタンダードな「血管収縮薬」です。
・どんな時に使用する?
1)重症敗血症性ショック時の血圧低下
2)術後の血圧低下
3)ショック
<敗血症ショック>
ショックは循環血液量減少性、血流分布異常性(敗血症・神経原性)、心原性、閉塞性に大別されま す。敗血症性ショックの初期病態は一酸化窒素(NO)やプロスタグランジン産生に伴う血管拡張による循環血液量減少性ショックです。このため、初期の昇圧目的でカテコラミンを用いる場合には、過剰に拡張した血管を元に戻すという意識でノルアドレナリンかドパミンの持続投与を行い、α1作用の血管収縮作用を期待します。この作用をドパミンに期待する場合には10γ以上の高用量の投与が必要となり、α1作用のみならずβ作用も同時に現れます。よって、ノルアドレナリン 0.1γレベルで対応するのが望ましいと考えます。
また、ノルアドレナリンとドパミンのショック患者を対象に行われたSOAPⅡ試験での結果は「死亡率に差はなかったが、催不整脈等の有害事象はドパミンで有意に増加」したことから、ドパミンはショックにおける第一選択薬ではなくなりました。(N Engl J Med.2010 Mar4;362(9):779-89.)
【3】ドブタミン(略語:DOB、商品名:ドブタミン・ドブトレックスRなど)
・特徴
強力な選択的β1作用を有しています。心筋の収縮力を増強するスタンダードな「強心薬」です。
・どんな時に使用する?
1)体・肺血管抵抗増大を伴う心不全
2)急性循環不全における心収縮力の増強
注意点としては、β1作用は心筋酸素消費量が増加します。心筋梗塞のように冠動脈が閉塞した先は心筋細胞が壊死しています。そこにドブタミンを使うと更に壊死を助長する場合があるので要注意です。また、心拍出量を増加させる一方で、心筋障害を助長することになります。よって、使用量・使用期間は最小限に留める事が重要です。
【4】ドパミン(略語:DOA、商品名:イノバンR・ドパミンなど)
・特徴
強いα1作用と弱いβ1作用とドパミン作用を有します。ドパミンは投与量に応じて作用が変わってくる事が混乱を生む薬剤でもあります。
低容量1−3γ :腎のドパミン受容体による利尿作用
中等量3−10γ :β1作用による心拍数・心拍出量増加
高用量10γ以上:α1作用による血圧上昇作用
しかし、時代の変遷の中でROSE試験等のRCTで、利尿作用と腎保護作用が否定されました。(JAMA.2013;310(23):2533-2543.)
よって、末梢血管抵抗を高めたいならノルアドレナリンの方が優秀、心収縮力を強めたいならドブタミンの方が優秀なため、ドパミンは目的に沿った治療が難しいと言えます。
どのカテコラミンも作用・副作用・予後の兼ね合いで、目的に応じて必要最小限量の使用にすべきです。ドパミンは立ち位置が不透明のため、当院でもあまり使用されなくなっています。
【5】イソプレナリン(商品名:プロタノールR)
・特徴
β作用のみを有します。血管拡張による血圧低下を伴いやすいため、徐脈治療に限定して使用されています。
■おわりに
以上をまとめると、
・アドレナリン ⇨蘇生時・アナフィラキシー
・ノルアドレナリン⇨血管収縮薬
・ドブタミン ⇨強心薬
・イソプレナリン ⇨徐脈
ノルアドレナリンとアドレナリンは薬剤名こそ似ていますが、作用は全く別物です。インシデントに注意する必要があります。受容体の作用から、カテコラミンの違いについて理解して頂ければ良いかと思います。





